Hemos atendido en el día de hoy un perro hembra mestizo de 10 años con signos de debilidad, estupor, apatía y signos marcados de deshidratación. El propietario refiere varios días de vómitos, anorexia y PU/PD, aunque atribuye tales signos a la ingesta de heces de gallinas. En la exploración se aprecia palidez de mucosas y abdomen en tabla, ademá s de respiración lenta y profunda (respiración de Kussmaul). Se le realiza una ecografía abdominal evidenciándose un útero aumentado de tamaño con contenido líquido compatible con piometra. Al realizarle la ecografía el animal se orina, procediéndose a realizar un análisis fisico-químico con una tira de orina y obteniéndose un resultado de glucosuria 4+ y cetonuria 4+.
s de respiración lenta y profunda (respiración de Kussmaul). Se le realiza una ecografía abdominal evidenciándose un útero aumentado de tamaño con contenido líquido compatible con piometra. Al realizarle la ecografía el animal se orina, procediéndose a realizar un análisis fisico-químico con una tira de orina y obteniéndose un resultado de glucosuria 4+ y cetonuria 4+.
En base a los resultados del urianálisis se procede a realizar un análisis sanguíneo.
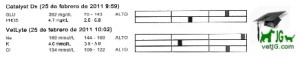
La bioquímica sanguínea muestra una marcada hiperglucemia de casi 400 mg/dl superando ampliamente el umbral renal para la eliminación de glucosa en orina que en el perro se establece aproximadamente en 180-220 mg/dL. Si los valores de glucemia son inferiores; la glucosa, que atraviesa libremente los glomérulos renales, será reabsorbida en los túbulos contorneados proximales de la nefrona. Si se superan éstas cifras, el excedente de glucosa se eliminará y dará positivo en la tira de orina. La glucosa es un osmol efectivo, por lo que su eliminación por orina va acompañada por un aumento de la diuresis.
La insulina es una hormona anabolizante que facilita la entrada de glucosa en las células sensibles (hígado, músculo, adipocitos…), aunque también contribuye a la entrada de fósforo y potasio en el interior de la célula. Es, por lo tanto, una hormona hipoglucemiante que contrarresta el efecto de otras hormonas como el glucagón, adrenalina, cortisol y hormona de crecimiento, que son hiperglucemiantes. Es importante señalar, para comprender el mecanismo fisiopatológico de la cetoacidosis, que la insulina favorece la lipogénesis, al tiempo que el glucagón, adrenalina, cortisol y hormona de crecimiento tienen un efecto lipolítico.
El déficit de insulina se traduce en un aumento de la lipolisis para obtener energía generando un incremento en la producción de cuerpos cetónicos en los hepatocitos (β-hidroxibutirato, acetoacetato y acetona). La elevada presencia de cuerpos cetónicos en plasma produce acidosis metabólica con depleción del bicarbonato, principal tampón plasmático. La formación de cuerpos cetónicos en un animal sano es una fuente de energía en los estados de ayuno; sin embargo, en los animales diabéticos la cetogénesis contribuye aún más a incrementar la osmolaridad plasmática, aumentando en mayor medida la deshidratación intracelular. Esta situación de deshidratación se agrava cuando los cuerpos cetónicos son eliminados por orina (cetonuria) ya que incrementan aún más la diuresis osmótica. La intensa poliuria es compensada en parte por la activación del centro de la sed, ocasionando polidipsia. Los cuerpos cetónicos tienen carga negativa (son aniones) favoreciendo la excreción renal de electrolitos catiónicos (Na+, K+, Ca2+ Mg2+) para mantener la electroneutralidad de la orina y causando una depleción de la cantidad total de éstos elementos en el organismo. Este descenso de electrolitos no tiene porque manifestarse en el ionograma, ya que la pérdida urinaria de agua supera a la pérdida de electrolitos; además, la deshidratación del espacio extravascular enmascara en gran medida esta pérdida. De hecho, en el caso que se presenta los niveles plasmáticos de sodio se encuentran incrementados y los de potasio son normales, probablemente consecuencia de la marcada deshidratación presente.
El fósforo plasmático en nuestro caso se encuentra normal, pero debemos tener en cuenta que en la cetoacidosis se produce una depleción del fosforo corporal total, lo que debemos tener en cuenta al administrar insulina, ya que contribuye a desplazar el fósforo al espacio intravascular, pudiendo dar como resultado una anemia hemolítica y otras alteraciones relacionadas a la hipofosfatemia, agravando aún más el cuadro.
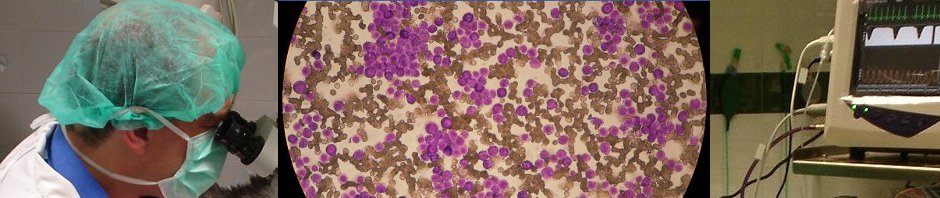
El hemograma presenta una anemia leve normocítica y normocrómica con un recuento  absoluto de reticulocitos de 42.100 retis/μL. La anemia se manifiesta como poco regenerativa; y, en nuestro caso, lo más probable es que se corresponda con anemia de las enfermedades inflamatorias crónicas causada por un incremento en los niveles de interleucina-1 y factor de necrosis tumoral por la piometra. Estos factores, liberados durante los procesos inflamatorios tienen una actividad inhibitoria de la eritropoyesis. Sin embargo, en nuestro caso no pueden descartarse otros procesos patológicos y/o endocrinopatías (por ej. hipotiroidismo) que contribuyan en la génesis de la anemia.
absoluto de reticulocitos de 42.100 retis/μL. La anemia se manifiesta como poco regenerativa; y, en nuestro caso, lo más probable es que se corresponda con anemia de las enfermedades inflamatorias crónicas causada por un incremento en los niveles de interleucina-1 y factor de necrosis tumoral por la piometra. Estos factores, liberados durante los procesos inflamatorios tienen una actividad inhibitoria de la eritropoyesis. Sin embargo, en nuestro caso no pueden descartarse otros procesos patológicos y/o endocrinopatías (por ej. hipotiroidismo) que contribuyan en la génesis de la anemia.
Aunque en los hemogramas de animales con piometra cabe esperar una marcada leucocitosis con neutrofilia y monocitosis; a menudo, esto no es así, ya que depende en gran medida del momento de realización del análisis en la evolución de la enfermedad. Si el proceso inflamatorio está muy avanzado, puede producirse un agotamiento medular en la producción de leucocitos y manifestarse incluso con leucopenia si la inflamación es grave.
Es probable que la leve hiperglobulinemia observada esté relacionada con la piometra u otra infección concurrente.
En medicina veterinaria es muy frecuente que acuda al veterinario un animal con una cetoacidosis diabética ya instaurada sin un diagnóstico previo de diabetes mellitus, ya que los signos clásicos de la diabetes, es decir PU/PD, polifagia y adelgazamiento progresivo, a menudo, pasan desapercibidas por los propietarios. La cetoacidosis es una complicación de la diabetes que con frecuencia se manifiesta en las perras en diestro, o cuando concurren otros procesos patológicos (infecciones, otras endocrinopatías…) que causan una pérdida de la función de los escasos niveles presentes de insulina (insulinorresistencia).
Aunque el diagnóstico de la cetoacidosis diabética es muy sencillo, el tratamiento es un gran reto para los veterinarios clínicos debido a la complejidad de los eventos metabólicos que se producen. Es importante poseer un conocimiento de los cambios metabólicos y la patogenia de la cetoacidosis con el objeto de identificar e interpretar los cambios en los signos analíticos que se producen tras la aplicación de la terapia.
El tratamiento debe basarse en la aplicación de fluidoterapia con cristaloides a un ritmo de infusión que dependerá del grado de hidratación del animal y las pérdidas (por ej, por vómitos). Se debe proporcionar una insulina rápida y potente (por ej. insulina cristalina regular). Asimismo, debemos monitorizar el tratamiento realizando controles analíticos que al menos deberían incluir la determinación de valores plasmáticos de glucosa, fósforo e iones (Na+, K, y Cl-), así como marcadores renales. En un animal con CAD debemos tener presente que la osmolaridad plasmática está, por lo general, aumentada, y el tratamiento debe orientarse a reducir la osmolaridad de manera progresiva para proporcionar al organismo mecanismos de compensación con el objeto de reducir el riesgo de edema cerebral u otras complicaciones. La administración de bicarbonato es muy controvertida ya que hay riesgo de producir alcalosis metabólica e hipoxia tisular agravando el cuadro. En nuestro hospital no lo empleamos.
Además de la aplicación de fluidoterapia e insulina lo antes posible, debemos tratar la causa desencadenente de la cetoacidosis, casi siempre presente. Los animales con diabetes mellitus son muy susceptibles a las infecciones o, a menudo, presentan otras endocrinopatías concurrentes. La identificación y la instauración de un tratamiento correcto para éstas patologías paralelas es de suma importancia para revertir la situación de cetoacidosis. En nuestro caso a la perra de le realizo una ovariohisterectomía al día siguiente tras su ingreso en el hospital y tras recibir el tratamiento (estabilización con suero fisiológico e insulina). No debe demorarse el tratamiento quirúrgico más de 24 horas, ya que los niveles elevados de progesterona ocasionan una situación de insulinorresistencia y, consecuentemente, una disminución en la respuesta al tratamiento.
A pesar de los esfuerzos terapeúticos empleados, el estado clínico de nuestro paciente empeoró progresivamente, y cuatro días tras su ingreso se le realiza eutanasia a petición del propietario.


 Campus Virtual del Hospital Veterinario J. Griñán
Campus Virtual del Hospital Veterinario J. Griñán
2 respuestas a Caso Clinico: Cetoacidosis Diabética